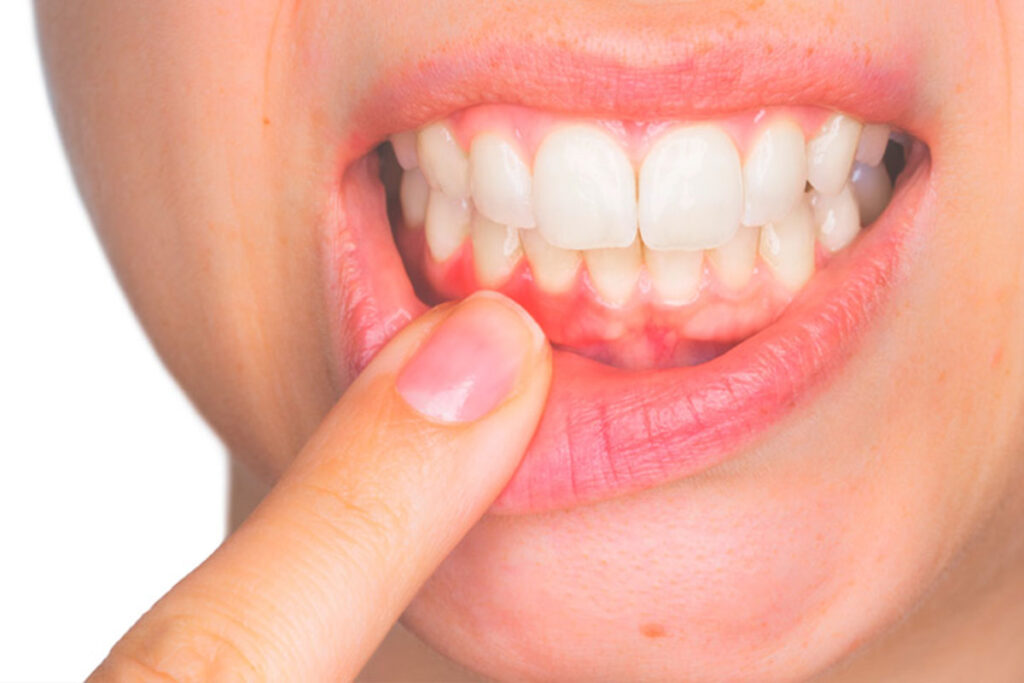
En la cavidad oral habitan un conjunto de microorganismos (bacterias, virus, hongos y otros microbios) que denominamos la microbiota oral; que es, después del intestino, la segunda zona del cuerpo humano con mayor diversidad microbiana. Esta microbiota no es homogénea y varía entre las personas, dependiendo de factores como la edad, la genética, la dieta, los hábitos de higiene, y la presencia de enfermedades sistémicas.
Se han identificado más de 700 especies bacterianas como integrantes de microbiota bucal normal, de manera que cohabitan especies “buenas” y “malas” en un equilibrio indispensable para el mantenimiento del estado de salud. Esta flora oral desempeña un papel fundamental en la salud bucal, ya que puede influir en procesos como la digestión inicial de los alimentos, la protección contra patógenos y la regulación de la respuesta inmunitaria local. Sin embargo, cuando el equilibro de esta microbiota se altera (por ejemplo, debido a una mala higiene bucal, dieta inadecuada, tabaco, o enfermedades sistémicas como una diabetes mal controlada), pueden surgir problemas como caries, enfermedad periodontal o infecciones bucales.
En la naturaleza las bacterias se presentan de dos formas: un 1% se conocen como bacterias planctónicas y son aquellas que se encuentran aisladas o en flotación; y el 99% restante son un conjunto de bacterias agregadas que se disponen en biopelículas o biofilms.
En la cavidad oral, cuando las bacterias flotantes encuentran una superficie, se adhieren a ella y atraen a otras bacterias segregando sustancias químicas, de forma que forman biofilms (colonias) para protegerse entre ellas. Inicialmente estos biofilms que se adhieren al diente y a la encía son débiles, y por tanto pueden eliminarse con una buena higiene dental. Pero, si existe un desequilibrio, como se ha comentado anteriormente, (por déficit de higiene, tabaco, etc.), este biofilm se va convirtiendo en placa bacteriana y a su vez va colonizando zonas subgingivales (mas profundas en la encía) que la protegen y dificultan su eliminación con un cepillado rutinario. Esta placa bacteriana puede volverse agresiva y causar enfermedades como caries, una amplia variedad de enfermedades periodontales (periodontitis aguda, severa, crónica, GUNA) y afectación periodontal también alrededor de implantes (peri-implantitis aguda o crónica). Estas enfermedades si no se controlan pueden desencadenar la perdida de estructuras dentales o implantes a lo largo del tiempo.
¿Por qué si la enfermedad periodontal es una enfermedad bacteriana, no la tratamos con antibióticos?
Las bacterias de la placa dental pueden ser hasta 1000 veces más resistentes a los antibióticos que esas mismas bacterias cultivadas en medio líquido. Por eso, las infecciones agudas (por ejemplo, una neumonía) pueden ser resueltas tras un breve tratamiento antibiótico, mientras que las infecciones por biofilms (como la periodontitis y la peri-implantitis) normalmente no consiguen ser completamente eliminadas, y pueden producir episodios recurrentes.
La resistencia antes comentada que consiguen las bacterias juntándose entre ellas formando biofilms es una de las causas por las cuales los medicamentos encuentran grandes dificultades para penetrar en estas estructuras y destruir las bacterias que están causando la infección.
Además, se ha estudiado que, en las zonas más profundas de la placa bacteriana oral, existen pequeñas subpoblaciones de bacterias en estado latente, que son resistentes a condiciones extremas como el tratamiento químico o a la actividad de los antibióticos.
La única forma de liberar las estructuras dentales de estos biofilms bacterianos resistentes es mediante métodos mecánicos, como la limpieza dental supra y subgingival, con ultrasonidos y mediante curetas de raspados manuales. En ningún caso se recomienda en enfermedades periodontales graves, que son las que pueden requerir antibioticoterapia, tomar antibiótico sin antes haber roto el biofilm mediante una limpieza dental profunda. En el caso de tomar antibiótico sin realizar el tratamiento periodontal con raspados, se podría notar una leve mejoría inicial, pero que pronto volverían a aparecer los signos de la enfermedad.
Uso racional de los antibióticos.
Los microorganismos (bacterias, virus, hongos y parásitos) tienen la capacidad de resistir los efectos de los medicamentos diseñados para eliminarlos, se vuelven resistentes. Este fenómeno que puede ocurrir de forma natural, se ha acelerado en los últimos años por el uso indebido o excesivo de antimicrobianos.
La Organización Mundial de la Salud (OMS) señala que actualmente la resistencia a los antimicrobianos es una de las grandes amenazas para la salud mundial, la seguridad alimentaria y el desarrollo. En Europa las enfermedades infecciosas representan la segunda causa de mortalidad y las resistencias bacterianas son en gran medida responsables.
A cada nuevo antibiótico que genera la industria farmacéutica, las bacterias han necesitado entre 2 y 4 años para adaptarse a este. Aunque la ciencia ha proporcionado hasta ahora un nuevo antibiótico ante estas resistencias que han ido apareciendo, actualmente se ha llegado a una situación de estancamiento en el que prácticamente no se comercializa ninguna nueva clase de antibiótico con capacidad de atacar a una nueva bacteria.
Alexander Fleming, el descubridor de la penicilina en 1945 ya nos advirtió del peligro de usar antibióticos de manera incorrecta: “el uso excesivo e inapropiado de los antibióticos, especialmente si la dosis no es la letal para las bacterias, puede hacer que estas se vuelvan resistentes”. Así que, la advertencia del Dr. Fleming se ha cumplido de manera alarmante, y su visión sobre los riesgos del mal uso de antibióticos sigue siendo muy relevante.
Reflexión:
España es el país occidental con una de las tasas más elevadas de consumo de antibióticos y de aparición de infecciones por microorganismos resistentes a estos.
De ahí la urgencia de actuar frente a este problema de salud pública.
El 18 de noviembre es el “Dia Europeo para un uso Prudente de los Antibióticos”, con el objetivo de llamar a la concienciación sobre el consumo responsable de estos medicamentos y sensibilizar sobre el incremento progresivo de las resistencias a los antimicrobianos y la escasez de nuevas armas terapéuticas para combatir las infecciones.
Tratamiento periodontal:
- El tratamiento periodontal convencional por sí sólo es suficiente para mejorar o resolver la mayoría de problemas periodontales, según la evidencia científica disponible actualmente.
- La administración de antibióticos puede aumentar el efecto de la terapia periodontal convencional, pero siempre se administrarán tras realizar raspados subgingivales.
- Tras haber resuelto la infección periodontal, el especialista debe poner al paciente bajo un tratamiento posterior de mantenimiento adaptado a sus necesidades.
- El paciente debe mantener un óptimo control de la placa bacteriana oral para mantener los resultados a la terapia periodontal a largo plazo, y acudir a las visitas que le paute el dentista.
Recomendaciones con la medicación:
- Evita la automedicación.
- No tomes medicamentos sobrantes de tratamientos anteriores.
- No tomes medicamentos sin receta médica por lo que conocidos puedan explicarte que a ellos se los recetaron.
- Cumple el tratamiento prescrito, sigue las instrucciones de tu médico al pie de la letra.